Det finnes ulike typer psoriasis, men visse typer er vanligere enn andre. Noen kan ha svært lite psoriasisutslett med små forandringer på neglene og på små områder ellers på huden. Kløe og flass kan forekomme i hodebunnen, spesielt bak ørene og i den ytre øregangen, sammen med utslett på albuer og knær. Noen har så lite utslett at de ikke er oppmerksomme på at de har en hudlidelse før et mer uttalt og typisk utslett utvikles.
Psoriasis vulgaris (plakkpsoriasis)
Dette er den aller vanligste og med kjente typen psoriasis. Psoriasis-«plakk» består av en opphopning av hudceller. Plakket kan være veldig rødt, kløende og sårt, med hvite eller sølvfargede skjell. Plakket er tydelig avgrenset, det vil si at du kan se hvor plakket starter og den vanlige huden slutter. Hvis du lukker øynene og lar hånden stryke over huden, kan du også tydelig føle hvor det enkelte plakkområdet starter og slutter. Rødheten skyldes økt blodtilstrømning til området, Plakkpsoriasis kan forekomme nær sagt hvor som helst på kroppen, men psoriasis i håndflatene og under føttene, eller områder der hud kommer i kontakt med hud, som i armhulene eller kjønnsorganene, er som regel en annen type psoriasis.
Behandling for plakkpsoriasis
Det finnes mange typer behandlinger som kan gis for plakkpsoriasis, avhengig av hvor alvorlig tilstanden er, pasientens alder og hvor godt andre behandlinger har virket. Tilbudet omfatter topikale behandlinger dvs ulike produkter som påføres huden både kortsion kremer og D-vitamin kremer, UV-behandling (lysbehandling), systemiske og biologiske legemidler (tabletter el sprøyter).
Fuktighetsbehandling er viktig for psoriasispasienter fordi den kan bidra til å myke opp plakk, fjerne flass, redusere kløe og rødhet, bygge opp hudbarrieren og gjøre at behandlende produkter absorberes bedre. Fuktighetskremer og mykgjørende midler finnes i mange ulike varianter, fra tykke salver og kremer til lettere lotioner og sprayer, bade- og dusjoljer og såpeerstatninger. De mange tilbudene gjør det mulig for den enkelte å finne en rutine og et produkt som passer for dem.
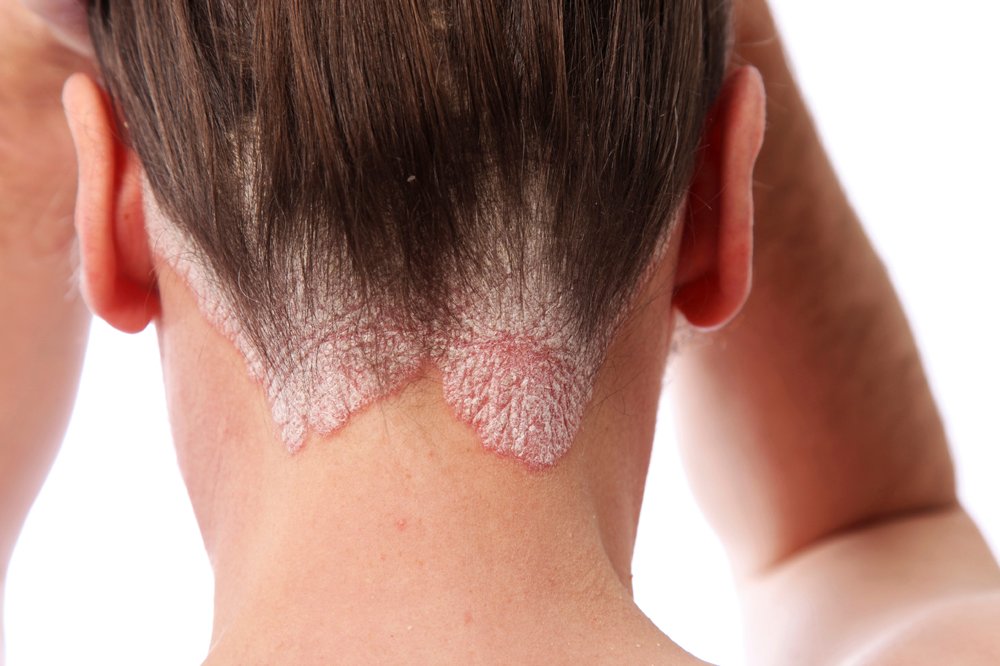
Hodebunnspsoriasis
Det er ikke uvanlig å ha hodebunnspsoriasis samtidig med andre typer psoriasis. Hvis bare hodebunnen er påvirket, kan imidlertid tilstanden feildiagnostiseres som flass eller annet hudproblem.
Hodebunnen er et av de områdene som oftest får plakkpsoriasis. Det kan oppstå tykke skjell og rødhet på lys hud eller mørke flekker på andre hudfarger, samt flassing. Hodebunnen kan også klø og føles stram. Hodebunnspsoriasis kan også vises i utkanten av hodebunnen, på pannen, halsen og bak ørene.
Når bør jeg oppsøke lege?
Hvis hodebunnsproblemene bare oppstår fra tid til annen, kan det være mulig å behandle tilstanden selv. Sjampobehandling kan kjøpes på apoteket. Du kan få råd om dette på apoteket.
Hvis hodebunnen din imidlertid er dekket av tykke skjell eller ikke blir bedre, bør du kontakte legen din. Det finnes mange typer behandlinger som kan foreskrives, inkludert kulltjære, ditranol, salisylsyre, steroidkremer og -salver, D-vitaminbaserte behandlinger, samt olje for å mykgjøre hodebunnen, som kokosnøtt- og olivenolje.
Påføring av behandlingspreparater på hodebunnen
Det er viktig hvordan du påfører preparatet på hodebunnen. Del håret inn i seksjoner, og gni preparatet på den avdekkede delen av hodebunnen. Det kan hende du trenger noen til å hjelpe deg for å se den øverste delen av hodet skikkelig. Følg bruksanvisningen til produktet eller rådene du får fra helsepersonell. Noen produkter skal være igjen på huden, mens andre skal skylles ut.
Hva med hårfargemidler og andre hårprodukter?
Det er ikke alltid slik at hodebunnspsoriasis gjør det umuligå farge håret eller ta permanent, og slik hårbehandling kan gjøre at du får bedre selvtillit. Pass på at det ikke er noen sår i hodebunnen når håret skal behandles, siden kjemikalier kan forårsake irritasjon på den skadede huden. Det er ALLTID tryggest å foreta en test på en liten del av huden 24 timer før du skal bruke et produkt. Hvis det ikke irriterer psoriasistilstanden eller forårsaker en allergisk reaksjon, kan du fortsette på en forsiktig måte. Følg alltid bruksanvisningen til produktet.
En god frisør kan hjelpe deg med hår og hodebunn. Hvis du er flau eller usikker, kan du ringe på forhånd og snakke med en stylist for å forklare situasjonen og prøve å finne en frisør som vil komme hjem til deg.
Jeg mister håret!
Noen mennesker med alvorlig hodebunnspsoriasis eller veldig tykke skjell, kan få tynnere hår i perioder, men håret vokser normalt tilbake når psoriasistilstanden bedrer seg.
Nyttige tips:
- Børst og kjem håret forsiktig og jevnlig
- Kjøp putebeskyttere eller ha et lager av gamle putevar som du kan bruke når du tar behandling
- Gi alle behandlinger tid til å virke – uker snarere enn dager
- Les alltid bruksanvisningen til alle produkter nøye
- Fortell det til fastlegen eller dermatologen dersom en behandling gir deg problemer eller ubehag
- Prøv ulike frisyrer for å dekke over psoriasis ved hårfestet
- Lyse klær på overkroppen bidrar til å skjule flass
- Hold deg orientert om nye behandlingsformer.
Guttat psoriasis
Guttat psoriasis er også kjent som dråpepsoriasis. Navnet kommer fra det latinske ordet «guttae», som betyr dråper.
Hva er guttat psoriasis?
Guttat psoriasis er også kjent som dråpepsoriasis (navnet kommer fra det latinske ordet guttae, som betyr dråper), og er et spredt utslett med små flekker. Tilstanden kan oppstå i alle aldre, men er vanligst hos små barn, ungdom og unge voksne. Guttat psoriasis er vanligvis spredd over store deler av overkroppen, ryggen, armene og bena, og avtar etter flere uker eller måneder, avhengig av hvor raskt behandlingen starter. Omtrent 50 % fortsetter å få utbrudd fra tid til annen, eller de opplever at tilstanden utvikler seg til en av de andre typene psoriasis.
Hva er de viktigste symptomene på guttat psoriasis?
Guttat psoriasis gir utslett med små flekker (opptil 1 centimeter i diameter) som er spredd utover store områder av overkroppen, ryggen, armene og bena, og noen ganger halsen, hodet og hodebunnen. Disse flekkene er ofte sterkt rosa eller røde på lys hud, mens personer med mørkere hud gjerne ser mindre rødhet og mer mørke flekker. Det kan også forekomme litt flassing på flekkene. Noen opplever at guttat psoriasis klør mye og føles sårt, mens andre ikke merker noe til dette.
Hva forårsaker guttat psoriasis?
Guttat psoriasis ser ut til å være vanligere hos barn, ungdom og unge voksne, selv om også eldre voksne kan få tilstanden. Guttat psoriasis utløses ofte av en streptokokkinfeksjon i halsen, så personer som ofte får denne typen infeksjon, kan også være utsatt for gjentatte utbrudd av guttat psoriasis. I noen tilfeller kan andre virus- eller bakterieinfeksjoner utløse guttat psoriasis.
Behandlingsformer
Som med alle typer psoriasis er det viktig å tilføre fuktighet grundig og ofte, siden det vil bidra til at huden føles mer behagelig og kan gjøre at behandlende produkter absorberes bedre.
Behandling av guttat psoriasis starter som regel med topikal behandling (produkter som påføres på huden), inkludert steroidkremer, D-vitaminsalver og tjærekullprodukter. Det er viktig å spørre en lege, sykepleier eller farmasøyt om hvordan disse produktene skal brukes og følge bruksanvisningen i pakningsvedlegget.
Guttat psoriasis avtar ofte etter noen uker eller noen få måneder. Hvis tilstanden fortsetter og topikal behandling ikke virker, kan det være nødvendig å få en henvisning til en dermatolog. En dermatolog kan ofte tilby ultrafiolett (UV) lysbehandling som behandler vedvarende guttat psoriasis. Denne behandlingsformen brukes for å behandle ulike hudsykdommer og har ofte en god effekt på guttat psoriasis.
Antibiotika og tonsillektomi (fjerning av mandler)
Selv om det ofte er en streptokokkinfeksjon som utløser guttat psoriasis, er ikke dette alene en god nok grunn til å fjerne mandlene, og en tonsillektomi forhindrer ikke fremtidige utbrudd av psoriasis. Det kan imidlertid hende at legen ber deg om å bestille en time hvis du får sår hals, slik at du kan få antibiotika raskt. Slik tidlig behandling kan forhindre at det utvikler seg psoriasis, eller det kan bidra til at utbruddet ikke blir så alvorlig.
Pustuløs psoriasis
«Pustuløs psoriasis» kan vise til to ulike typer psoriasis med lignende navn: Pustuløs psoriasis i håndflatene og under fotsålene (også kalt palmoplantar pustulose eller PPP), og generalisert pustuløs psoriasis, som er en ganske sjelden og alvorlig type psoriasis.
Palmoplantar pustulose (PPP) - hva er det?
PPP er en betennelsestilstand i huden der det oppstår verkfylte, betente blemmer (pustler) i én eller begge håndflatene eller fotsålene. Noen ganger kalles dette «akropustulose». Områdene som er påvirket kan blir røde, skjellete og harde, og dette er ofte smertefullt. Væsken i pustlene skyldes ikke infeksjon eller bakterier, og pustlene/blemmene er ikke smittsomme.
Det diskuteres om PPP er en type psoriasis eller om det er en egen tilstand. Mellom 10 % og 20 % av mennesker med PPP, har psoriasis på andre deler av kroppen.
Hva er de viktigste symptomene på PPP?
Flekker med veldig rød eller mørk hud i håndflatene eller fotsålene, dekket med små blemmer, er det viktigste symptomet på PPP. Disse blemmene er fylt av væske, noe som ofte gir dem et gult eller kremfarget utseende, og de tørker gjerne inn og blir brune eller får en skorpe. Den røde eller mørke huden rundt blemmene er ofte tykk og skjellete, og kan lett sprekke. På grunn av dette kan PPP være smertefullt og gjøre det vanskelig å gå eller bruke hendene.
Som med andre typer psoriasis kan PPP være alt fra mild til alvorlig, og tilstanden kan komme og gå.
Hva forårsaker PPP?
Årsaken til PPP er ikke fullt ut kjent. Man tror det er en autoimmun tilstand der immunsystemet angriper egen kropp, noe som later til særlig å påvirke de eksokrine svettekjertlene, som hovedsakelig befinner seg i håndflatene og under fotsålene. Tilstanden kan oppstå i alle aldersgrupper, men er sjelden blant barn. Begge kjønn kan få PPP, men tilstanden er vanligere blant kvinner.
Selv om opptil 20 % av dem som har PPP også har psoriasis andre steder på kroppen, så har flertallet ikke det. Å ha psoriasis er ikke i seg selv nok til å utløse PPP.
PPP er vanligere blant røykere og personer som har røyket tidligere. Det er også funnet en sammenheng med diabetes, artritt, stoffskifteproblemer og cøliaki.
Behandlingsformer
Som med alle typer psoriasis er det viktig å tilføre fuktighet grundig og ofte. Dette vil bidra til at huden føles mer behagelig, og kan gjøre at behandlende produkter absorberes bedre. Hvis du har PPP, kan tilføring av fuktighet også bidra til å forhindre eller redusere sprekker i huden.
Behandlingen starter som regel med topikal behandling (lokalbehandling; produkter som påføres huden), inkludert steroidkremer og kulltjæreprodukter. De topiske steroidene som forskrives, er vanligvis sterke (ikke milde eller moderate), og det kan hende at helsepersonell anbefaler at produktet påføres under okklusjon (påført og deretter pakket inn i eksempelvis plastfolie). Dette kan gjøre steroideffekten sterkere og mer virkningsfull, fordi det bidrar til at virkestoffet absorberes gjennom den tykke huden. Dette må bare gjøres etter råd fra helsepersonell, og bare i håndflatene og fotsålene, ikke på psoriasis på andre områder.
Andre behandlinger som kulltjære eller salisylsyre, kan også brukes for å redusere oppbyggingen av tykke skjell.
PPP kan være vanskelig å behandle. Hvis du opplever at dette er tilfellet, kan en hudlege eventuelt foreskrive et behandlingsløp med psoralen med UVA-lys (PUVA). Andre legemidler som kan brukes for å behandle PPP, inkluderer oral retinoid acitretin og oral systemisk metotreksat og ciclosporin.
Generalisert pustuløs psoriasis
Hva er generalisert pustuløs psoriasis?
Når det forekommer pustuløs psoriasis på andre områder enn håndflater og fotsåler, kalles det «generalisert pustuløs psoriasis» (GPP) eller «von Zumbusch pustuløs psoriasis». Dette er forskjellig fra, og ikke forbundet med palmoplantar pustulose. I GPP er blemmene spredd over større områder av kroppen. Som tidligere nevnt, skyldes væsken i blemmene ikke en infeksjon eller bakterier, og blemmene er ikke smittsomme.
GPP forekommer relativt sjelden, men det er en alvorlig tilstand som krever umiddelbar medisinsk oppfølging og tilsyn.
Hva er de viktigste symptomene på GPP?
Som med PPP er det viktigste symptomet på GPP små blemmer på veldig rød eller mørk hud, hvor som helst på kroppen. Disse blemmene er fylt med væske, noe som ofte gir dem et gult eller kremfarget utseende, og de glir ofte over i hverandre og danner større pussfylte områder. Disse områdene tørker etter hvert inn og skaller av, før det dannes nye blemmer. Huden kjennes ofte varm å ta på, og den kan være sår, følsom og kløende.
GPP kan spre seg veldig raskt, og det kan få personen som har tilstanden, til å føle seg ganske dårlig, fordi huden overbelastes og mister evnen til å kontrollere temperatur. Pasienten kan få febersymptomer, som hodepine, kvalme, høy temperatur, trøtthet, skjelving og en følelse av å være for varm eller for kald.
Hva forårsaker GPP?
Den nøyaktige årsaken til GPP er ukjent. Noen mennesker som utvikler GPP har, eller har tidligere hatt, en annen type psoriasis, men dette er ikke alltid tilfellet.
Det er mange ting som potensielt kan utløse GPP, og utløsende faktorer varierer fra person til person. Mange klarer ikke å finne ut hva som utløste tilstanden, men mulige utløsende faktorer er:
- Plutselig stans av steroidbehandling (steroidbehandling skal alltid avsluttes gradvis)
- Legemidler, inkludert visse antidepressiva, visse beroligende midler eller antiepileptika, visse betablokkere, visse ikke-steroide anti-inflammatoriske midler, hydroksyklorokin, salicylat, og topikale behandlinger som forårsaker irritasjon eller som legges under okklusjon (dekkes til).
- Infeksjoner og andre sykdommer
- Graviditet
Behandlingsformer
GPP er en alvorlig tilstand som kan være livstruende. Det er derfor er avgjørende at man oppsøker lege og starter behandling så snart som mulig. Personer som har GPP, må ofte legges inn på sykehus for å rehydrere kroppen, stabilisere temperaturen og forsiktig forsøke å få kontroll over huden.
I første omgang vil de angrepne områdene bli behandlet med vanlige kompresser (ikke «aktiv» behandling, for eksempel tilføring av fuktighet) og/eller havregrøtomslag, for å roe ned huden. Behandlingen kan så gå videre til acitretin – et oralt retinoid – eller andre systemiske eller biologiske legemidler. Behandlingen må foretas med forsiktighet, siden disse virkestoffene noen ganger kan forverre GPP snarere enn å være til hjelp. PUVA kan brukes så snart personen med GPP er stabil. Antibiotika kan også forskrives hvis det foreligger en infeksjon.
Psoriasis i hudfolder (psoriasis inversa) og genitalt
Psoriasis kan forekomme på alle deler av kroppen, men det er enkelte områder der huden er tynnere, og disse kan være mer følsomme for behandling.
Hva er annerledes med psoriasis på et følsomt område?
Psoriasis på bøyelige områder på kroppen har ofte ikke det typiske «plakket» eller flasset som man typisk ser på andre områder, men vanligvis som sterkt røde (eller mørke på mørkere hud), glinsende flekker. Det er tydelig avgrenset (lett å se hvor psoriasis slutter og den vanlige huden starter). Fordi psoriasis på disse områdene ser ganske annerledes ut enn det vanlige tørre, skjellete utseendet, kan tilstanden ofte forveksles med en soppinfeksjon eller andre hudsykdommer.
Psoriasis på følsomme områder kan være veldig ubehagelig og smertefullt, og det kan føre til at pasienten føler seg flau eller unngår intime situasjoner. Psoriasis på følsomme, men ikke-fleksurale områder (slik som ansiktet) kan ligne på psoriasis på andre deler av kroppen.
Hva utløser psoriasis på følsomme områder?
Som med andre typer psoriasis er det ikke enkelt å sette fingeren på hva som utløser psoriasis på følsomme områder. Noen ganger oppstår det spontant, eller uten noen egentlig grunn. Likevel kan psoriasis i armhulene, andre følsomme områder og i underlivet noen ganger forverres som følge av eksterne faktorer. Slike faktorer kan for eksempel være trange klær som gnir mot huden, deodoranter eller antiperspiranter, bind eller tamponger, grovt toalettpapir, trøske og samleie.
Hva bør jeg gjøre hvis jeg har psoriasis på et følsomt område?
Det er alltid best å be om hjelp fra fastlegen eller en dermatolog hvis du har psoriasis på følsomme områder. Det er fordi psoriasis på disse områdene kan være smertefullt eller spesielt ubehagelig, kan påvirke livskvaliteten (f.eks. jobb, forhold og sosialt liv), og kan gi økt infeksjonsfare. Behandlinger som kan være foreskrevet for psoriasis på andre områder av kroppen, passer ikke alltid for psoriasis på følsomme områder. Det kan derfor være behov for en egen behandlingsplan for disse områdene. Egnet behandling kan kanskje bare fås på resept, så det er viktig at du kontakter fastlegen eller en dermatolog.
Det er også viktig at du jevnlig evaluerer psoriasisbehandlingen din med legen. Hvis du ikke føler at behandlingen for psoriasis på et følsomt område, eller på et annet område, fungerer, er det viktig at du snakker med legen om dette. Det finnes mange behandlingstilbud for psoriasis, og hvis et av dem ikke fungerer, er det kanskje på tide å prøve et annet. Men det er også viktig å huske at topikale behandlinger ofte må brukes i noen uker før du merker effekten.
Hvilke behandlingsformer finnes?
Som med alle typer psoriasis, er det viktig å jevnlig tilføre fuktighetskrem til psoriasis på følsomme områder. Dette kan bidra til at huden føles mer behagelig og kan også gjøre at enkelte topikale behandlingsformer blir mer effektive.
Hud i fleksurale områder er tynnere og er ofte dekket av klær eller annen hud, slik som i armhulen. Behandlingen absorberes lettere i slike områder, og den trenger derfor ikke å være like sterk for å virke godt.
Steroidkremer med mild til moderat styrke blir ofte anbefalt for følsomme områder. Men vær oppmerksom på at bruk i fleksuale områder, som er varme og luftfrie, kan føre til at virkningen blir sterkere og at dette kan gi bivirkninger, f.eks. tynnere hud. Det er også viktig at topikale steroider ikke brukes i lange perioder eller uten tett oppfølging av lege. Steroidbehandling skal aldri stanses plutselig, da dette kan utløse et tilbakefall av psoriasis. Det bør derfor foretas en gradvis avvenning gjennom reduksjon av antall doser.
Topikale D-vitaminkremer og salver kan være veldig effektive og har ikke de samme bivirkningene som lang tids bruk av topiske steroider. Enkelte topikale D-vitaminer egner seg for bruk på følsomme områder, men andre gjør det ikke – så det er viktig å avklare dette med en lege eller farmasøyt.
I de senere årene har en type behandling kalt kalsinuerinhemmere blitt lansert for atopisk dermatitt. Denne behandlingen reduserer inflammasjon, og blir derfor ofte foreskrevet utenfor sine opprinnelig tiltenkte bruksvilkår (dvs. «off licence») for andre betennelsestilstander i huden, som psoriasis. Disse kan brukes på følsomme områder lengre enn topiske steroider, og de kan derfor være et godt alternativ, selv om de kan øke hudens følsomhet for UV-stråling, dvs. at sol, solarium eller ultrafiolett behandling må begrenses.
Antifungale og antibakterielle virkestoffer kan også forskrives, siden det er mer vanlig med infeksjoner i følsomme områder. Hvis det oppstår infeksjoner, må disse behandles i tillegg til psoriasistilstanden.
Det kan være frustrerende når psoriasis oppstår på huden på kjønnsorganene. Både du og sexpartneren din kan ha behov for beroligelse og oppmuntring. Hvis du og partneren din er bekymret eller føler ubehag ved genital psoriasis, kan det hjelpe å snakke med en dermatolog eller lege. Psoriasis er ikke smittsomt, og kan ikke overføres til en annen person gjennom seksuell kontakt. Bruk av kondom kan være til hjelp for mannlige pasienter, og kvinner kan bruke glidemiddel for å unngå at psoriasistilstanden blir verre.
Tips som mange synes er nyttige når det gjelder å håndtere genital psoriasis omfatter:
- Unngå bruk av alle typer såpe, gele og parfymerte produkter i badet eller dusjen. Erstatt disse med såpeerstatninger og fuktighetsprodukter for bad og dusj som renser, men ikke irriterer huden.
- Bruk et mykt håndkle for å klappe områder tørre etter at du har badet eller dusjet, i stedet for å frottere hardt
- Bruk rent bomullsundertøy, og unngå trange jeans eller bukser
- Kvinner bør bruke strømper eller hold-ups i stedet for tights
- Menn vil ofte føle at boxershorts er bedre enn truser
- Ikke bruk produkter som er ment for andre deler av kroppen, med mindre legen din har gitt deg beskjed om å gjøre dette.
- Vær forsiktig hvis du bruker topikal behandling for genital psoriasis, siden dette kan redusere effekten av latekskondomer – du kan få tak i alternativer uten lateks i de fleste dagligvareforretninger og apotek.
Psoriasis i ansiktet og ved hårfestet
Psoriasis i ansiktet er relativt uvanlig. Grensene for plakket kan være mindre tydelige, noe som kan føre til forveksling med eksem eller andre hudsykdommer. Hvis du har hodebunnspsoriasis, kan det hende at du har fått foreskrevet et behandlingsmiddel fra legen som også kan brukes for å behandle psoriasis ved hårfestet.
Hvis behandlingen forårsaker irritasjon på huden i ansiktet, bør du snakke med legen for å få en annen type behandling som er godkjent for bruk i ansiktet, som milde, topiske steroider, D-vitaminbehandling eller en kalsinevrinhemmer. Bruk mye fuktighetskrem for å holde flassingen i sjakk, det vil også bidra til at huden føles mer behagelig.
Neglepsoriasis
Hva er neglepsoriasis?
Neglepsoriasis rammer opptil halvparten av alle som har psoriasis. Man tror at omtrent 80 % av dem som har psoriasisartritt har neglesymptomer. Endringer (slik som de som nevnes nedenfor) kan forekomme enten på fingerneglene eller tåneglene, eller på begge. Som med andre typer psoriasis, kan neglepsoriasis komme og gå. Tilstanden kan være alt fra mild til alvorlig. Det er mulig å ha bare neglepsoriasis, uten at noen annen del av huden er påvirket.
Hva er de viktigste symptomene på neglepsoriasis?
Symptomene på neglepsoriasis kan variere fra milde til alvorlige, og tilstanden kan lett forveksles med en soppinfeksjon. Et hvilket som helst av de følgende symptomene kan være tegn på neglepsoriasis:
- Neglen mister sunt utseende, form og følelse
- Misfarging av neglen
- Små bulker på overflaten av neglen
- Negler som deler seg eller smuldrer lett opp
- Negler som blir tykkere
- Negler som løfter seg eller løsner fra neglesengen – kjent som onykylose
Neglepsoriasis er ikke bare et kosmetisk problem. Fordi fingernegler og tånegler er så synlige, kan det være en belastning å ha neglepsoriasis. I moderate til alvorlige tilfeller kan neglepsoriasis være smertefullt og begrense bevegeligheten og finger- og tåfunksjonen. På grunn av dette er det viktig å behandle neglepsoriasis på riktig måte.
Hva forårsaker neglepsoriasis?
Det er vanskelig å vite hvorfor enkelte mennesker utvikler neglepsoriasis, mens andre ikke gjør det. Personer med psoriasis på skadet hud (kjent som Koebner-fenomenet), kan oppleve at en negleskade eller -infeksjon kan utløse psoriasis, men dette er ikke alltid tilfellet.
Behandlingsformer
Fordi vi bruker hendene og føttene så mye, og fordi negler vokser så sakte, kan neglepsoriasis være vanskelig å behandle. Som med andre typer psoriasis, arter tilstanden seg forskjellig for den enkelte, og man må ofte prøve og feile for å finne en behandling eller en kombinasjon av behandlinger som virker godt.
Det forsøkes som regel først behandling med topikale produkter (som påføres direkte på huden). Steroidkremer vil sannsynligvis være et alternativ, men det er viktig å merke seg at disse ikke egner seg for lang tids bruk på grunn av bivirkninger, f.eks. at huden blir tynnere. D-vitaminprodukter kan også være nyttige i behandlingen av neglepsoriasis. Midlet kan påføres på det utsatte området, deretter pakkes fingrene inn eller dekkes til slik at midlet absorberes bedre. Dette må imidlertid ikke gjøres med en steroidbehandling.
Behandling med ultrafiolett lys, systemiske eller biologiske legemidler foreskrives normalt ikke for neglepsoriasis alene, men de kan ha en heldig virkning på neglene når de brukes til å behandle psoriasis andre steder på kroppen. Forbedring av neglene kan imidlertid ta noen måneders lengre tid enn forbedringen av resten av huden.
Noen ganger forsvinner neglepsoriasis av seg selv. Generelt er det et godt råd for personer med neglepsoriasis å forsøke å unngå skader på neglene, noe som kan forverre psoriasisproblemene.
Neglepleie
Følg disse rådene for å ta vare på neglene dine:
- Forsøk å ikke skade huden rundt neglen, for eksempel ved å pirke på neglebåndet eller skyve det tilbake når du pleier neglene
- Forsøk å holde neglefoldene tørre. Tørk alltid hver enkelt negl for seg, og bruk mykt papir for å trekke opp fukten fra neglefoldene.
- Hvis du bruker en krem, påfør den i tynne lag og tørk bort all overflødig krem. Det kan hende at du synes det er enklere å bruke en lotion.
- Psoriasis deformerer neglene, noe som kan gjøre det vanskelig å klippe dem. Bruk negleklipper istedenfor saks. Klipp forsiktig av hjørnene på neglene, ellers kan hjørnene vokse inn i huden på sidene og gjøre den betent.
- Hold neglene korte. Lange negler hekter seg fort fast. Skaden fører deretter til betennelse i neglesengen, der neglen gror.
- Noen velger å bruke neglelakk eller kunstige negler for å skjule en eventuell deformering til neglene vokser normalt igjen. Kunstige negler som limes forsiktig på fungerer ofte fint, men unngå teknikker som skader neglebåndet eller neglesengen. Semipermanente negler og geleprodukter kan forhindre at behandlingen når det utsatte området
- Hold neglene rene. Sopp og bakterier trives i lommen under enden av neglene, og betente eller såre områder kan smittes derfra.
For mer informasjon om ulike typer psoriasis kan du henvende deg til Psoriasis- og eksemforbundet.